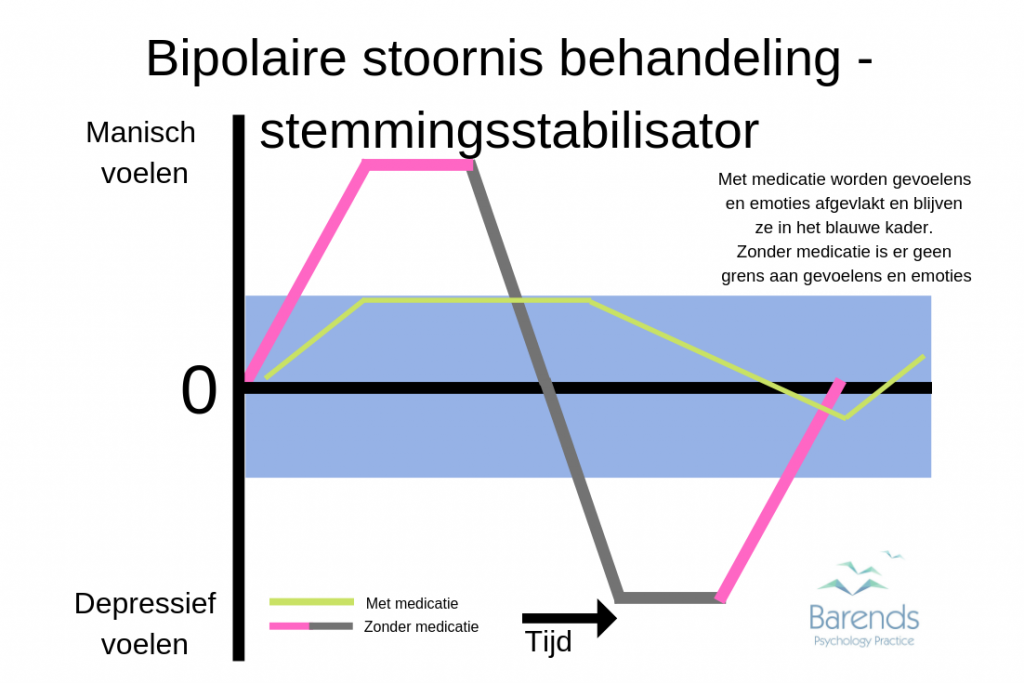
De extreme stemmingswisselingen die kenmerkend zijn voor bipolaire stoornis (BS) maken het erg lastig voor mensen met BS om normaal te blijven functioneren in de hedendaagse veeleisende economie. Een hevige depressieve episode kan ervoor zorgen dat mensen zich ziek moeten melden, en een manische episode kan leiden tot slordigheid en chaotisch denken.
Een goede bipolaire stoornis behandeling is daarom ook erg belangrijk. Een bipolaire stoornis behandeling richt zich op terugvalpreventie, stemmingsstabilisatie, en de reductie van intensiteit en duur van een episode. Helaas is niet iedere therapievorm effectief en kan de effectiviteit van bepaalde behandelingen hoger zijn tijdens een manische episode of juist tijdens een depressieve episode. Zo is medicatie, bijvoorbeeld, effectiever tijdens een manische episode, terwijl psychotherapie effectiever is tijdens een depressieve episode [4].
Voordat we ons richten op de bipolaire stoornis behandeling bespreken we eerst de bipolaire stoornis oorzaken en de officiële DSM criteria voor bipolaire stoornis.
Ga naar
- Bipolaire stoornis kenmerken, risicofactoren en feiten.
- Online test voor bipolaire stoornis.
- Bipolaire stoornis zelfhulp en partner hulp. (verschijnt spoedig)
- Online behandeling voor bipolaire stoornis.
- Naar de startpagina.
Bij Barends Psychology Practice wordt bipolaire stoornis behandeld. Meld je hier aan om een eerste, gratis afspraak in te plannen. (Afhankelijk van jouw borgpolis kan het zijn dat de behandeling (deels) vergoed wordt).
Bipolaire stoornis oorzaken
De ontwikkeling van een bipolaire stoornis (BS) hangt niet van slechts 1 factor af. Ook wordt een BS niet getriggerd door 1 bepaalde gebeurtenis. Onderzoekers hebben bewijs gevonden waaruit blijkt dat er meerdere genen zijn die allemaal een klein beetje bijdragen aan de ontwikkeling van bipolaire stoornis, en ook dat medicijnen, drugs, traumatische of stressvolle gebeurtenissen een bipolaire episode kunnen tripleren. Daarnaast blijkt ook dat de opvoeding en de manier waarop emoties geuit worden in het gezin bijdragen aan de ontwikkeling van bipolaire stoornis.
Aan bepaalde criteria voldoen, bijvoorbeeld het hebben van een ouder met schizofrenie, houdt niet in dat jij een bipolaire stoornis zal ontwikkelen. Het vergroot alleen de kans dat je gevoelig bent voor de ontwikkeling van BS en het vergroot de kans dat je het kan ontwikkelen. Uiteraard geldt dat voldoen aan meerdere criteria de kans vergroot dat je BS kan ontwikkelen, maar het blijft altijd maar een kans en niets meer.
In de hoofdstukken hieronder wordt het bewijs voor bepaalde bipolaire stoornis oorzaken besproken.
Bipolaire stoornis oorzaken – genen
Er zijn verschillende genen die allemaal een klein beetje bijdragen aan de ontwikkeling van bipolaire stoornis [22], en deze genen kunnen worden doorgegeven van ouder op kind. Met een erfelijkheid van 59% is er een sterke, genetische risicofactor voor de ontwikkeling van BS [24]. De kans op het ontwikkelen van BS wordt 13,63 keer groter wanneer een ouder [23],[24] of broer/zus een bipolaire stoornis of andere psychische stoornis heeft [23]. Interessant is dat mannen net zo veel kans hebben op BS als vrouwen [24]; vrouwen lopen over het algemeen meer risico op het ontwikkelen van psychische stoornissen.
Wat houdt erfelijkheid in? Laten we ter illustratie aannemen dat bipolaire stoornis uit 100 deeltjes bestaat. Een erfelijkheid van 59% houdt in dat 59 van de 100 deeltjes verklaard kunnen worden door bepaalde genen. De andere 41 deeltjes kunnen niet door de genen verklaard worden; deze kunnen verklaard worden door opvoeding, trauma en stress.
Het is mogelijk dat iemand 30 of 40 of 3 bipolaire stoornis deeltjes erft van zijn ouders. Iemand kan zelfs alle 59 deeltjes erven van zijn ouders. Het is onmogelijk voor onderzoekers om te voorspellen wie welke hoeveelheid van de BS deeltjes zal krijgen van zijn ouders. En zelfs als iemand alle deeltjes erft van zijn ouders, dan nog is dat geen garantie dat jij als kind bipolaire stoornis krijgt (want er zijn nog 41 deeltjes die je via opvoeding/stress/trauma zou moeten krijgen). Met andere woorden: de 59% zegt niets over de kans dat iemand bipolaire stoornis zal erven van de ouders, en het zegt ook niets over hoeveel deeltjes iemand van zijn ouders erft.
Bipolaire stoornis oorzaken – stressvolle gebeurtenissen
Een stressvolle of traumatische gebeurtenis kan iemand’s sociale of circadiaan ritme behoorlijk verstoren. Dergelijke gebeurtenissen vergen vaak veel tijd en energie. Een stressvolle gebeurtenis kan veel planning en organisatie vereisen; een traumatische ervaring kan zorgen voor flashbacks, nachtmerries, stemmingswisselingen en concentratieproblemen. Beide type gebeurtenissen hebben een hevige impact op iemands leven. 16% van de mensen met bipolaire stoornis hebben ook een posttraumatische stressstoornis (PTSS) [27].
Ritme en structuur zijn erg belangrijk voor iemand met BS, omdat ze ervoor zorgen dat iemand beter functioneert. Het meemaken van een stressvolle of traumatische gebeurtenis, daarentegen, vergroot de kans op het ontwikkelen van BS [25], omdat hierdoor het sociale en circadiaan ritme verstoord wordt. Deze gebeurtenissen gaan gepaard met veel zorgen of flashbacks en kunnen daardoor weer leiden tot slaapproblemen.
Het verliezen van de moeder voor het vijfde levensjaar verviervoudigd (4,05 keer) de kans op het ontwikkelen van bipolaire stoornis en vervroegt de leeftijd waarop bipolaire stoornis zich ontwikkelt [23]. Het verlies van een moeder kan een enorm negatieve impact op de emotionele ontwikkeling van een kind hebben.
Ernstige kindermishandeling (seksueel, emotioneel of fysiek) is ook en voorspeller van bipolaire stoornis later in het leven. 1 op de 2 mensen met BS geven aan te maken te hebben gehad met ernstige kindermishandeling, ook ontwikkelde BS zich op een jongere leeftijd bij deze mensen, vergeleken met bipolaire mensen waarbij geen sprake was van kindermishandeling [26]. Daarnaast wordt ernstige kindermishandeling ook geassocieerd met meer heftige manische episodes [26]. Seksueel misbruik vergroot de kans op suïcidepogingen bij volwassenen met bipolaire stoornis [26].
Voorbeelden van ernstige kindermishandeling zijn seksueel misbruik, verkrachting, verwaarlozing door ouder(s), bewust fysiek geweld gebruiken tegen kind met als doel het kind te pijnigen, een herhaald patroon van gedragingen of incidenten waardoor het kind het gevoel krijgt waardeloos, niet gewenst, geliefd of niet goed genoeg te zijn.
Bipolaire stoornis oorzaken – psychosociaal
Het veranderen van het sociaal of circadiaan ritme vergroot de kans op de ontwikkeling van bipolaire stoornis [25]. Het circadiaan ritme, ook bekend als slaap/waak ritme, is een 24-uurs interne klok die alertheid en slaperigheid reguleert. Een verandering van deze ritmes kan de hormoonhuishouding of verwerking van gevoelens en emoties in de war brengen, hetgeen vervolgens weer kan leiden tot een depressieve of manische episode. Dit suggereert dat vasthouden aan een gezond dag-en-nacht ritme erg belangrijk is voor mensen met bipolaire stoornis.
Negatieve sociale steun van naasten kan er ook voor zorgen dat iemand een depressieve of manische episode krijgt. Daarnaast kan het er ook voor zorgen dat de bipolaire stoornis symptomen tijdens een episode heviger aanwezig zijn [25]. Opmerkingen die zorgen voor ene schuldgevoel, die kritisch of indringend zijn, kunnen beschouwd worden als voorbeelden van negatieve sociale steun.
Rustig blijven wanneer iemand met BS een depressieve of manische episode heeft kan erg lastig zijn. Tips hierover zullen spoedig verschijnen.
(Advertentie. Lees verder voor meer informatie over bipolaire stoornis oorzaken).
Samenvattend: Wij gaan er niet vanuit dat alleen een verstoring van het sociale of circadiaan ritme of negatieve sociale steun genoeg is voor het ontwikkelen van bipolaire stoornis. Het zijn daarentegen wel factoren die bij kunnen dragen aan de ontwikkeling van bipolaire stoornis of een episode triggeren. Het is waarschijnlijker dat een combinatie van de bovengenoemde oorzaken ervoor zorgt dat iemand een bipolaire stoornis ontwikkelt: erfelijkheid, ervaren van stressvolle of traumatische gebeurtenissen, ontvangen van negatieve sociale steun dragen allemaal bij aan de ontwikkeling van bipolaire stoornis.
Bipolaire stoornis diagnose
Een correcte diagnose is erg belangrijk als je last hebt van bepaalde symptomen, omdat een correcte diagnose je helpt bij het vinden van de juiste behandeling. Zo wordt bijvoorbeeld duidelijk uit de hoofdstukken onder ‘bipolaire stoornis behandeling’ hieronder dat antidepressiva niet effectief is als bipolaire stoornis medicatie, terwijl er toch ook vaak sprake is van depressieve episoden. Stel dat een psychiater or arts foutief de diagnose depressie stelt terwijl er eigenlijk sprake is van bipolaire stoornis, dan zal de cliënt dus niet gebaat zijn bij de medicatie antidepressiva die vaak voorgeschreven wordt bij depressie.
Net als het stellen van de juiste diagnose, is weten waardoor iemand een bipolaire stoornis heeft ook erg belangrijk. Als bijvoorbeeld een traumatische ervaring een bipolaire stoornis episode triggerde, dan is het wellicht beter om een PTSS behandeling aan te bieden. Het is dan mogelijk dat naast de PTSS klachten, de BS symptomen ook verminderen of verdwijnen.
Als een stressvolle thuissituatie een BS episode triggerde, dan is het wellicht beter om de behandeling te richten op communicatie en probleem oplossen.
Hieronder worden de officiele DSM-5 criteria voor bipolaire stoornis beschreven en vaak ook iets beter uitgelegd.
Bipolaire stoornis diagnose – bipolaire stoornis type 1
- Gekenmerkt door de aanwezigheid van 1 of meerdere manische of gemengde episodes (de manische episode kan voorafgegaan of gevolgd worden door een hypomane of depressieve episode, maar dit is niet een vereiste voor deze diagnose). Om te voldoen aan dit criterium: Het is mogelijk dat iemand een manische episode heeft zonder ook een depressieve of hypomane episode mee te maken. Tegelijkertijd is het ook mogelijk om een manische episode te hebben voor of na een depressieve of hypomane episode. Een hypomane episode is nagenoeg hetzelfde als een manische episode, maar is minder hevig en is korter van duur. Mensen kunnen nog fatsoenlijk functioneren tijdens een hypomane episode; dit is niet het geval tijdens een manische episode.
- Duidelijke periode van een abnormale en aanhoudende verhoogde, expansieve (wijdverbreide) of prikkelbare stemming en toegenomen doelgerichte activiteit of energie. De duur hiervan is 1 week of langer (in geval van opname vervalt de tijdsduur als criterium), en deze stemming en dit gedrag is vrijwel iedere dag en bijna de hele dag aanwezig. Dit is de beschrijving van een manische episode. Mocht je jezelf hierin herkennen maar houdt deze periode (zonder opname) slechts 6 dagen aan, dan spreken we van een hypomane episode.
- Tijdens de periode waarin de stemming verstoord is of er sprake is van verhoogde energie of activiteit, is er sprake van tenminste 3 (of minimaal 4 als het gaat om prikkelbare stemming) van de volgende symptomen:
- Opgeblazen eigenwaarde of grootsheid,
- Verminderde slaapbehoefte,
- Gedrukte spraak,
- Gedachtevlucht of de subjectieve beleving dat gedachten jagen,
- Verhoogde afleidbaarheid,
- Toegenomen activiteit,
- Overmatig bezighouden met plezierige activiteiten waarbij sprake is van verhoogde kans op pijnlijke gevolgen.
- De duidelijke beperkingen worden niet veroorzaakt door een medische conditie, medicijn of drugs. Iemand die een manische episode heeft vanwege medicatie, drugs of hersenletsel, bijvoorbeeld, voldoet niet aan dit criterium.
- Voor deze symptomen geldt ook:
- Ze voldoen niet aan de criteria voor een gemengde episode. Voor de criteria van een gemengde episode, lees verder.
- Ze zorgen voor beperkingen in het functioneren op gebied van werk, sociale activiteiten en in relaties met anderen, opname is nodig of er is sprake van psychotische kenmerken. Met andere woorden: de persoon kan niet fatsoenlijk functioneren en alledaagse taken niet uitvoeren.
- Als de manische episode wordt veroorzaakt door een somatische anti-depressieve behandeling, dan mag de episode niet meetellen voor het stellen van de diagnose.
Criteria voor een gemengde episode:
- Er wordt voldaan aan de criteria van zowel een manische als depressieve episode bijna elke dag gedurende tenminste 1 week.
- De klachten zijn serieus genoeg om beperkingen in het functioneren te veroorzaken op gebied van werk, sociale activiteiten en in contacten met anderen, opname is nodig of er is sprake van psychotische kenmerken.
- Symptomen worden niet veroorzaakt door middelenmisbruik, een algemene medische conditie of somatische anti-depressieve behandeling.
(Advertentie. Lees verder voor meer informatie over bipolaire stoornis behandeling of diagnose).
Bipolaire stoornis diagnose – Bipolaire stoornis type 2
- Er is nooit sprake geweest van een volledige manische episode; er is tenminste sprake van 1 hypomane episode en 1 depressieve episode. Onthoud: een hypomane episode is nagenoeg hetzelfde als een manische episode, maar minder hevig en duurt tussen de 4-6 dagen (bij minimaal 7 dagen is er sprake van een manische episode). Minder hevig: iemand kan nog fatsoenlijk functioneren tijdens een hypomane episode. Dit is niet het geval tijdens een manische episode.
- Duidelijke periode van een abnormale en aanhoudende verhoogde, expansieve (wijdverbreide) of prikkelbare stemming en toegenomen doelgerichte activiteit of energie die bijna de hele dag en vrijwel iedere dag aanwezig is. De duur hiervan is 4-6 dagen en is duidelijk verschillend van een normale niet-depressieve stemming.
- Tijdens de hypomane episode is er sprake van tenminste 3 (of minimaal 4 in geval van prikkelbare stemming) van de volgende symptomen:
- Opgeblazen eigenwaarde of grootsheid,
- Afgenomen slaapbehoefte,
- Gedrukte spraak,
- Gedachtevlucht of de subjectieve beleving dat gedachten jagen,
- Verhoogde afleidbaarheid,
- Toegenomen activiteit,
- Overmatig bezighouden met plezierige activiteiten waarbij sprake is van verhoogde kans op pijnlijke gevolgen.
- De episode wordt geassocieerd met een duidelijke, atypische verandering in functioneren, ook waarneembaar door anderen.
- Episode is niet ernstig genoeg om het functioneren sterk te beïnvloeden, wordt niet veroorzaakt door een medische conditie, middel of psychose (als er sprake is van een psychose dan is dit per definitie een manische episode).
- Tijdens de depressieve episode zijn tenminste 5 van de volgende symptomen aanwezig gedurende een periode van 2 weken en laten een duidelijke verandering in functioneren zien. Dit criterium richt zich op de depressieve symptomen die tijdens een periode van 2 weken zichtbaar werden. Deze symptomen moeten een verandering in denken, voelen of functioneren veroorzaken die verschilt van de vorige periode.
Tenminste 1 van de volgende symptomen is depressieve stemming of verminderde interesse of plezier. Let op: de symptomen moeten bijna elke dag aanwezig zijn:
- Depressieve stemming bijna de hele dag,
- Beduidend verminderde interesse of plezier,
- Significante gewichtsafname (terwijl er niet aan dieet gedaan wordt) of gewichtstoename, of verminderde of toegenomen eetlust,
- Slapeloosheid of teveel slapen (hypersomnia),
- Psychomotorische agitatie of remming,
- Moeheid of verlies van energie,
- Gevoelens van waardeloosheid of buitensporige of onterechte schuldgevoelens (welke onderdeel kunnen zijn van een waan,
- Verminderd vermogen om na te denken of om te kunnen concentreren of besluiteloosheid,
- Terugkerende gedachten over de dood (niet alleen over angst om dood te gaan), terugkerende zelfmoord-gedachten met of zonder specifiek plan.
- Deze depressieve symptomen moeten zorgen voor beperkingen in het functioneren (bijvoorbeeld sociaal of op het werk). Moeite met alledaagse taken, uit bed komen, presteren op het werk.
- De symptomen worden niet beter verklaard door middelenmisbruik, bijwerkingen van medicatie of andere psychiatrische of somatische medische condities.
Bipolaire stoornis diagnose –
Door middelen/medicatie veroorzaakte bipolaire en gerelateerde stoornis
- Door toedoen van middelen- of medicatiegebruik veroorzaakte prominente en aanhoudende verstoring van de stemming, hetgeen gekenmerkt wordt door verhoogde, expansieve of prikkelbare stemming. Dit kan plaatsvinden met of zonder depressieve stemming. Deze episode kan plaatsvinden tijdens middelen- of medicatiegebruik, maar ook in de periode nadat het middel is uitgewerkt (en men te maken heeft met ontwenningsverschijnselen). Wel is het van belang dat het middel of de medicatie van invloed kan zijn op de stemming.
(Advertentie. Lees verder voor meer informatie over bipolaire stoornis diagnose).
Bipolaire stoornis diagnose – Andere gespecificeerde en gerelateerde stoornis
- Voorheen werd dit de Bipolaire stoornis Niet Anderszins Omschreven (NOS) genoemd.
- Voldoet niet aan de criteria voor bipolaire stoornis type I of II.
- Voldoet wel aan de criteria voor een bipolaire stoornis met atypische verschijnselen of wanneer de diagnose ‘door middelen/medicatie veroorzaakte bipolaire en gerelateerde stoornis’ niet voldoet.
- Criteria:
- Duurt korter dan manie (2-3 dagen) of een depressieve episode
- Depressieve episode en onvoldoende criteria voor ene hypomane episode. Let hierbij op het aantal symptomen, bijvoorbeeld.
- De hypomane episode zonder depressieve episode.
- Cyclothyme episode die minder dan 24 maanden aanhoudt.
Bipolaire stoornis behandeling
Er zijn drie manieren waarop bipolaire stoornis behandelt kan worden: medicatie, psychotherapie en een combinatie van medicatie en psychotherapie. Psychotherapie in combinatie met medicatie is de meest effectieve bipolaire stoornis behandeling voor de meeste landen wereldwijd [1]. Psychotherapie is erg populair onder de jeugd (41,7%) en volwassenen (48,4%), verminderd aantal opnames en voorkomt toekomstige terugvallen [3]. Sommige mensen met bipolaire stoornis (BS) combineren medicijnen, zoals stemmingsstabilisatoren en antidepressiva (23,6% van de jeugd en 31,1% van de volwassenen) of stemmingsstabilisatoren en antipsychotica (24,7% van de jeugd en 22,6% van de volwassenen) [1].
In dit hoofdstuk worden de meest populaire bipolaire stoornis medicijnen beschreven (en de bijwerkingen) en ook worden effectieve psychotherapieën voor bipolaire stoornis besproken.
Bipolaire stoornis behandeling – medicatie
Hoewel gemakkelijk verkrijgbaar gebruikt slechts de helft (54,1%) van de mensen met bipolaire stoornis (BS) medicatie zoals voorgeschreven wordt voor bipolaire stoornis behandeling (Lithium of anticonsulvisum) [2]. Dit houdt in dat 1 op de 2 mensen met BS niet medicatietrouw zijn. 1 op de 5 (21,4%) mensen mensen nemen helemaal geen medicatie.
Dit is een groot gemis, omdat Lithium en andere medicatie erg effectief zijn in behandeling van bipolaire stoornis. Een interessante vraag is waarom zoveel mensen moeite hebben met het nemen van de medicatie.
Onderzoek suggereert dat er een samenhang is tussen BS en geheugenproblemen en problemen met verbaal leren [8]; bij mensen met hevige BS presteren slechter op taken waarbij geheugen of verbaal leren worden getest. Dit kan verklaren waarom mensen met BS moeite hebben met het nemen van medicatie. Ze vergeten gewoonweg om de medicatie te nemen.
Tegenwoordig gebruikt met verschillende soorten medicatie: stemmingsstabilisatoren, anidepressiva, anticonvulsiva en antipsychotica. Deze medicatie wordt hier besproken.
Bipolaire stoornis behandeling – stemmingsstabilisatoren
Stemmingsstabilisatoren zorgen ervoor dat er meer serotonine vrijkomt en dat er minder norepinefrine vrijkomt. Dit zorgt ervoor dat de stemming stabieler wordt, hetgeen ervoor zorgt dat iemand met een bipolaire stoornis minder hevige stemmingsschommelingen heeft (hevige depressie of manie).
Lithium is de meest effectieve stemmingsstabilisator bij bipolaire stoornis behandeling [2],[8],[13]. Lithium reduceert het risico op zelfmoord (met 50%), voorkomt terugval, vergroot de prefrontale corticale activiteit tijdens het behouden van cognitieve controle en reguleert emotieverwerking tot op een niveau vergelijkbaar met gezonde volwassenen [8],[13]. Lithium is ook de meest effectieve medicatie voor de lange termijn [8],[14].
Bijwerkingen Lithium: Lithium wordt vandaag de dag steeds minder voorgeschreven vanwege de bijwerkingen. De meeste bijwerkingen zijn tijdelijk en zullen vanzelf weer overgaan [17]. Een van de grootste bijwerkingen is de giftigheid. Minder dan 1% van de mensen die Lithium gebruiken komen te overlijden door Lithium. Er zijn ongeveer 3 giftigheidspatronen: acuut, acuut-naar-chronisch en chronisch, waarbij de laatste twee het gevaarlijkst zijn. Bij meer giftigheid kunnen de bijwerkingen als volgt zijn: overgeven, verwarring, lethargisch (ziekelijke slaapzucht), ontwikkeling van grote tremor (een ritmische, bevende, onwillekeurige beweging van de spieren, en verwarde spraak.
NOOT: als je zwanger wilt geraken en je gebruikt Lithium, neem dan contact op met de huisarts. In sommige onderzoeken werden geen negatieve bijwerkingen gevonden bij zwangere vrouwen en hun (ongeboren) kind, maar in andere onderzoeken was er sprake van verhoogd risico op cardiotoxiciteit en Epstein’s anomalie bij kinderen van vrouwen die Lithium gebruikten tijdens de zwangerschap [18].
Hier is een overzicht van de Lithium bijwerkingen:
- Dorst
- Vaker urineren
- Diarree
- Overgeven
- Gewichtstoename
- Haaruitval
- Nierfunctiestoornis
- Tremors in de hand
- Concentratieproblemen
- Slaperigheid
- Spierzwakte
- Acne
- Verminderde seksuele behoefte
- Verminderde werking schildklier
Bipolaire stoornis behandeling – antipsychotica
Antipsychotica hebben een positief effect op mensen met bipolaire stoornis (BS); antipsychotica vergroten de prefrontale corticale activiteit tijdens cognitieve controle en tijdens het reguleren van emotieverwerking. Mensen met BS die antipsychotica gebruiken laten dezelfde resultaten zien op tests als mensen zonder BS en die geen antipschotica nemen [13]. Tegenwoordig gebruikt ongeveer 46% van de mensen met BS antipsychotica [21]. Lange termijn effecten voor terugvalpreventie zijn nog niet bekend, maar het is erg effectief op de korte termijn bij behandeling van manische en gemengde episodes [8], vergeleken met Lithium of anticonvulsiva. De antipsychotica aripiprazole (Abilify), olanzapine, quetiapine en risperidone zijn erg effectief bij het voorkomen van een depressieve, manische of gemengde episode terugval [14]. We hebben de bijwerkingen van Abilify en Risperidon hieronder beschreven, omdat dit de meest voorgeschreven antipsychotica zijn voor bipolaire stoornis behandeling [21].
(Advertentie. Lees verder voor meer informatie over bipolaire stoornis behandeling).
Het is onduidelijk of Risperidon of Abilify veilig gebruikt kan worden tijdens de zwangerschap.
Bijwerkingen:
- Gewichtstoename
- Hoofdpijn
- Agitatie
- Angst
- Insomnia (slapeloosheid)
- Gastro-intestinale effecten (misselijkheid, constipatie)
- Rusteloosheid, tremoren, spierstijfheid
- Slaperigheid en toegenomen trek (bij kinderen)
- Bewegingsproblematiek
- Slaperigheid
- Duizeligheid
- Constipatie
- Moeite met zien
- Gewichtstoename
- Tardieve dyskinesie (permanente bewegingsstoornis)
- Toegenomen kans op zelfmoord
- Hoge bloedsuikerspiegels
Bipolaire stoornis behandeling – anticonvulsiva
Anticonvulsiva, ook wel bekend als anti-epileptische medicatie, werken als stemmingsstabilisatoren. Anticonvulsiva blokkeren de natriumkanalen of verhogen het functioneren van GABA. Het resultaat hiervan wordt de glutamaat afgifte gereduceerd. Valproaat en lamotrigine zijn de meest gebruikte anticonvulsiva in behandeling van bipolaire stoornis, maar lamotrigine is niet beter dan placebo (een niet werkende pil waarvan gedacht wordt dat het werkt) [8]. Valproaat, daarentegen, is effectief als het gaat om lange termijn behandeling voor bipolaire stoornis [14].
Bjiwerkingen van valproaat en lamotrigine: Lamotrigine wordt gezien als een veilig medicijn voor tijdens de zwangerschap, vergeleken met andere bipolaire stoornis medicatie [19]. Stoppen met lamotrigine vergroot de kans enorm op nieuwe bipolaire stoornis episodes [19]. Er zijn momenteel (2018) nog geen negatieve bijwerkingen gemeld van Valproaat tijdens de zwangerschap, maar vraag hier altijd naar bij de huisarts. Lamotrigine kan zorgen voor levensbedreigende huidreacties, zoals het Stevens-Johnson syndroom, DRESS syndroom of toxische epidermale necrolyse, wat normaliter opkomt 2 tot 8 weken na de start van de behandeling [20]. Hier volgt een overzicht van de bijwerkingen van Valproaat of lamotrigine:
-
Valproaat
- Misselijkheid
- Verlies van eetlust
- Overgeven
- Maagpijn
- Donkere urine
- Gele huid of ogen
- Zelfmoordgedachten
- Zelfmoordpogingen
- Paniekaanvallen / angst
- Rusteloosheid, agitatie
- Slaapproblemen
- Opgeblazen gezicht, handen, armen, voeten, benen
-
Lamotrigine
- Uitslag
- Koorts
- Moeheid
- Scheel kijken, dubbel zien, onscherp zien
- Duizeligheid
- Levendige dromen, nachtmerries, slapeloosheid
- Droge mond, mondsferen
- Gemiste of pijnlijke menstruatie/ vaginitis
- Gewichtsverlies
- Geheugenproblemen
- Stemmingswisselingen
- Problemen met de spijsvertering
- Jeuk, misselijkheid, loopneus, hoesten
Bipolaire stoornis behandeling – antidepressiva
Het is onduidelijk waarom zoveel psychiaters vandaag de dag nog steeds antidepressiva voorschrijven bij behandeling van bipolaire stoornis. Een mogelijke reden is dat psychiaters en artsen de unipolaire stoornis en de bipolaire stoornis op dezelfde manier behandelen. Tegenwoordig komt uit onderzoek duidelijk naar voren dat antidepressiva niet beter is dan placebo (een niet werkende pil die zich voordoet als medicatie) bij behandeling van BS [8],[15]. Dit houdt in dat het vanwege de bijwerkingen beter is om geen antidepressiva te nemen dan om het wel te nemen. Mocht je toch antidepressiva voorgeschreven krijgen als je bipolaire stoornis hebt, overweeg dan een gesprek met de psychiater of huisarts over hun motivatie voor deze medicatie en overweeg te veranderen van medicatie zoals een stemmingsstabilisator of antipsychotica.
Het is mogelijk dat antidepressiva wel effectief is in behandeling van acute bipolaire stoornis, maar er is te weinig onderzoek naar gedaan om dit te kunnen staven.
Het is onduidelijk of Fluoxetine (Prozac) of Setraline (Zoloft) veilig gebruikt kunnen worden tijdens de zwangerschap of het geven van borstvoeding.
Veel voorkomende bijwerkingen van Zoloft en Prozac:
- Seksuele disfunctie
- Slaapproblemen
- Diarree
- Verhoogde kans op zelfmoord bij mensen <25 jaar
- Abnormale dromen
- Verlaagd libido
- Abnormale ejaculatie
- Angst
- Diarree
- Droge mond
- Insomnia (slapeloosheid)
- Misselijkheid
- Nervositeit
- Transpireren
- Tremoren
- Duizeligheid
- Moeheid
Bipolaire stoornis behandeling – psychotherapie
Bipolaire stoornis behandeling richt zich op het disfunctionele gedrag van mensen met bipolaire stoornis (BS), zoals tijdens sociale interactie, het gebrek aan ritme en dagelijks functioneren. Zo laat onderzoek bijvoorbeeld zien dat mensen met BS slechter presteren op taakjes die te maken hebben met verbaal geheugen of executieve functies [7], hetgeen het dagelijks functioneren beduidend beïnvloeden.
Ook richten sommige psychotherapieën zich op de familiedynamiek en familie interacties. Andere effectieve psychotherapieën zijn cognitieve gedragstherapie (CGT), interpersoonlijke en sociale ritme therapie, en systemische zorg management [8].
Over het algemeen geldt dat langere en intensieve psychotherapie voor bipolaire stoornis geassocieerd wordt met kortere herstelperioden, verhoogde kans op stemmingsstabiliteit, en verbetert het sociale functioneren [5]. Daarnaast is psychotherapie ook effectiever bij behandeling van depressieve episodes vergeleken met manische of hypomane episodes. Dit heeft te maken met het feit dat veel mensen die in een manische of hypomane episode zitten psychotherapie niet nodig achten [8].
Hieronder worden de effectieve psychotherapievormen besproken en worden de sterktes uitgelicht.
Bipolaire stoornis behandeling – gezinsgerichte therapie
Gezinsgerichte therapie bestaat uit psycho-educatie, verbeteren van communicatie tijdens conflicten, probleemoplossen en het reguleren van emoties [4]. Psycho-educatie helpt bij het herkennen en vertragen van de start van een depressieve of manische episode [4]. De effecten van depressieve symptomen verzwakken door een verbeterde communicatie tussen gezinsleden [9]. Medicatietrouw zijn heeft weer een beter effect op de manische symptomen [10]. Zelfs als de cliënt niet klaar is om deel te nemen aan gezinsgerichte therapie, dan nog kan de behandeling risicovol gedrag verminderen evenals de intensiteit van de depressieve en manische symptomen. Dit heeft te maken met de aangeleerde stress copingvaardigheden en nieuwe manier van het uiten van emoties [6]. Bijkomend voordeel is dat de depressieve gevoelens bij iemand met bipolaire stoornis en diens verzorgers beduidend minder worden. Gezinsgerichte therapie is een erg effectieve bipolaire stoornis behandeling.
Bipolaire stoornis behandeling – cognitieve gedragstherapie
Cognitieve gedragstherapie (CGT) richt zich op het stellen van gemeenschappelijke doelen, cognitieve herstructurering voor depressie en manie, probleemoplosvaardigheden en op het verbeteren van de interpersoonlijke communicatie. Daarnaast wordt van mensen met bipolaire stoornis verwacht dat zij de volgende elementen in de gaten houden: symptomen, slaappatroon, gedragsactivatie strategieën en stimulus controle [12]. Cognitieve herstructurering richt zich op de pessimistische manier van denken tijdens de depressieve episodes en het veel te optimistische denken tijdens de manische episodes [11].
(Advertentie. Lees verder voor meer informatie over bipolaire stoornis behandeling).
CGT kan individueel, in groepen en online gedaan worden. Online en in groepen wordt gezien als een meer betaalbare optie vergeleken met face-to-face therapie. CGT bij bipolaire stoornis vermindert de medicatie-inname bij 4 van de 5 cliënten en vermindert de duur van de depressieve episodes met 50% [12], daarnaast verkort het aantal opnametijd en is men meer medicatietrouw [4]. Met andere woorden: CGT is een effectieve bipolaire stoornis behandeling.
Bipolaire stoornis behandeling – interpersoonlijke en sociale ritme therapie
Interpersoonlijke en sociale ritme therapie (ISRT) richt zich op verschillende aspecten: (1) slecht interpersoonlijk functioneren, voornamelijk tijdens een depressieve episode, (2) verstoorde slaap/waak cyclus die een manische episode kunnen triggeren, (3) verhelpen van belangrijke interpersoonlijke problemen zoals rouw, rolverdeling, conflicten, en het stabiliseren van sociale ritmes [4]. Net als bij CGT wordt bij ISRT gevraagd om bij te houden hoe men geslapen heeft, hoe de dag eruit ziet en of er belangrijke gebeurtenissen plaatsvinden.
ISRT is effectief bij het vertragen van (depressieve) terugvallen terwijl cliënten met succes de sociale ritmes stabiliseren tijdens een acute fase. Daarnaast neemt het aantal zelfmoordpogingen licht af. Hoewel ISRT effectief is tijdens de acute fase, is ISRT niet effectiever dan klinisch management tijdens de herstelfase van bipolaire stoornis behandeling [4].
Bipolaire stoornis behandeling – groepspsycho-educatie
Groepspsycho-educatie (GPE) richt zich op de ontwikkeling van terugvalpreventie plannen, de implementatie van ziekte-management strategieen, medicatietrouw en algemene informatie over bipolaire stoornis en de slaap/waak cycli. Door te leren over de stoornis neemt de kans toe dat episodes beter herkent worden in de vroege stadia, dat het stigma rond de stoornis verdwijnt en dat men meer medicatietrouw wordt [4].
GPE is effectiever dan ongestructureerde steungroepen bij het voorkomen van terugvallen: 67% van de mensen in de GPE groep tegenover 90% van de mensen in de ongestructureerde steungroepen kregen te maken met terugvallen binnen twee jaar na de behandeling. Ook was er bij de GPE groep minder vaak sprake van opname en waren de Lithiumniveaus hoger [4].
Bipolaire stoornis behandeling – systemische zorgmodellen
Systemische zorgmodellen richten zich op terugvalpreventie, medicatietrouw, ziekte-management in een gestructureerde omgeving terwijl men medicatie krijgt, het monitoren van stemmingsklachten en gestructureerde levensdoelen [4].
Over een periode van 3 jaar werden mensen met BS in de systemische zorggroep gemiddeld tussen de 5,5 en 6,2 weken korter opgenomen tijdens episodes. Hiervan konden 4,5 week toegeschreven worden aan het verminderen van manische episodes [4]. Over het algemeen genomen verbeterde de kwaliteit van het leven beduidend. Interessant is dat deze effecten pas na twee jaar zichtbaar werden, hetgeen suggereert dat psychotherapie langer nodig heeft om volledig te integreren [4].
Bipolaire stoornis behandeling – literatuur
[1] Moreno, C., Laje, G., Blanco, C., Jiang, H., Schmidt, A. B., & Olfson, M. (2007). National trends in the outpatient diagnosis and treatment of bipolar disorder in youth. Archives of general psychiatry, 64, 1032-1039.
[2] Sajatovic, M., Valenstein, M., Blow, F., Ganoczy, D., & Ignacio, R. (2007). Treatment adherence with lithium and anticonvulsant medications among patients with bipolar disorder. Psychiatric Services, 58, 855-863.
[3] Vieta, E., & Colom, F. (2004). Psychological interventions in bipolar disorder: from wishful thinking to an evidence‐based approach. Acta Psychiatrica Scandinavica, 110, 34-38.
[4] Miklowitz, D. J. (2008). Adjunctive psychotherapy for bipolar disorder: state of the evidence. American Journal of Psychiatry, 165, 1408-1419.
[5] Miklowitz, D. J., & Scott, J. (2009). Psychosocial treatments for bipolar disorder: cost‐effectiveness, mediating mechanisms, and future directions. Bipolar disorders, 11, 110-122.
[6] Perlick, D. A., Miklowitz, D. J., Lopez, N., Chou, J., Kalvin, C., Adzhiashvili, V., & Aronson, A. (2010). Family‐focused treatment for caregivers of patients with bipolar disorder. Bipolar disorders, 12, 627-637.
[7] Martínez-Arán, A., Vieta, E., Reinares, M., Colom, F., Torrent, C., Sánchez-Moreno, J., … & Salamero, M. (2004). Cognitive function across manic or hypomanic, depressed, and euthymic states in bipolar disorder. American Journal of Psychiatry, 161, 262-270.
[8] Geddes, J. R., & Miklowitz, D. J. (2013). Treatment of bipolar disorder. The Lancet, 381, 1672-1682.
[9] Simoneau, T.L., Miklowitz, D.J., Richards, J.A., Saleem, R., & George, E.L. (1999). Bipolar disorder and family communication: effects of a psychoeducational treatment program. Journal of Abnormal Psychology, 108, 588–597.
[10] Miklowitz, D.J., George, E.L., Richards, J.A., Simoneau, T.L., & Suddath, R.L. (2003). A randomized study of family-focused psychoeducation and pharmacotherapy in the outpatient management of bipolar disorder. Arch Gen Psychiatry, 60, 904–912.
[11] Johnson, S. L. (2005). Life events in bipolar disorder: towards more specific models. Clinical psychology review, 25, 1008-1027.
[12] Zaretsky, A., Lancee, W., Miller, C., Harris, A., & Parikh, S. V. (2008). Is cognitive-behavioural therapy more effective than psychoeducation in bipolar disorder?. The Canadian journal of psychiatry, 53, 441-448.
[13] Phillips, M. L., Travis, M. J., Fagiolini, A., & Kupfer, D. J. (2008). Medication effects in neuroimaging studies of bipolar disorder. American Journal of Psychiatry, 165, 313-320.
[14] Vieta, E., Günther, O., Locklear, J., Ekman, M., Miltenburger, C., Chatterton, M. L., … & Paulsson, B. (2011). Effectiveness of psychotropic medications in the maintenance phase of bipolar disorder: a meta-analysis of randomized controlled trials. International Journal of Neuropsychopharmacology, 14, 1029-1049.
[15] Sidor, M. M., & MacQueen, G. M. (2011). Antidepressants for the acute treatment of bipolar depression: a systematic review and meta-analysis. The Journal of clinical psychiatry.
[16] Gitlin, M. (2016). Lithium side effects and toxicity: prevalence and management strategies. International journal of bipolar disorders, 4, 27.
[17] Dols, A., Sienaert, P., van Gerven, H., Schouws, S., Stevens, A., Kupka, R., & Stek, M. L. (2013). The prevalence and management of side effects of lithium and anticonvulsants as mood stabilizers in bipolar disorder from a clinical perspective: a review. International clinical psychopharmacology, 28, 287-296.
[18] Bergink, V., & Kushner, S. A. (2014). Lithium during pregnancy.
[19] Newport, D. J., Stowe, Z. N., Viguera, A. C., Calamaras, M. R., Juric, S., Knight, B., … & Baldessarini, R. J. (2008). Lamotrigine in bipolar disorder: efficacy during pregnancy. Bipolar disorders, 10, 432-436.
[20] Bowden, C. L., Asnis, G. M., Ginsberg, L. D., Bentley, B., Leadbetter, R., & White, R. (2004). Safety and tolerability of lamotrigine for bipolar disorder. Drug safety, 27, 173-184.
[21] Sajatovic, M., Valenstein, M., Blow, F. C., Ganoczy, D., & Ignacio, R. V. (2006). Treatment adherence with antipsychotic medications in bipolar disorder. Bipolar Disorders, 8, 232-241.
[22] Baum, A. E., Akula, N., Cabanero, M., Cardona, I., Corona, W., Klemens, B., … & Georgi, A. (2008). A genome-wide association study implicates diacylglycerol kinase eta (DGKH) and several other genes in the etiology of bipolar disorder. Molecular psychiatry, 13, 197.
[23] Mortensen, P. B., Pedersen, C. B., Melbye, M., Mors, O., & Ewald, H. (2003). Individual and familial risk factors for bipolar affective disorders in Denmark. Archives of general psychiatry, 60, 1209-1215.
[24] Lichtenstein, P., Yip, B. H., Björk, C., Pawitan, Y., Cannon, T. D., Sullivan, P. F., & Hultman, C. M. (2009). Common genetic determinants of schizophrenia and bipolar disorder in Swedish families: a population-based study. The Lancet, 373, 234-239.
[25] Alloy, L. B., Abramson, L. Y., Urosevic, S., Walshaw, P. D., Nusslock, R., & Neeren, A. M. (2005). The psychosocial context of bipolar disorder: environmental, cognitive, and developmental risk factors. Clinical psychology review, 25, 1043-1075.
[26] Garno, J. L., Goldberg, J. F., Ramirez, P. M., & Ritzler, B. A. (2005). Impact of childhood abuse on the clinical course of bipolar disorder. The British Journal of Psychiatry, 186, 121-125.
[27] Otto, M. W., Perlman, C. A., Wernicke, R., Reese, H. E., Bauer, M. S., & Pollack, M. H. (2004). Posttraumatic stress disorder in patients with bipolar disorder: a review of prevalence, correlates, and treatment strategies. Bipolar Disorders, 6, 470-479.